西武池袋線練馬駅から徒歩7分、桜台駅から徒歩4分

公式サイト
山下整骨院・山下鍼灸院
自律神経機能の見える化と医科学学会に基づく施術
体性-自律神経系 生活科学研究所
Institute of Somatic Autonomic Nervous System Life Science
院長 山下和彦(博士: 生活科学/大阪市立大学)
練馬区豊玉北4ー2ー12 AM9:30~PM6:00(月~金) 03-3991-7943
(土・日、祝祭日は時間要相談)
柔道整復師と整形外科医 の違い
2025年11月15日 更新
整形外科と柔道整復師・鍼灸師の違いについて、最新の情報を加えて分かりやすくまとめました。
整形外科と柔道整復師・鍼灸師の違い
日本の医療制度では皆が平等に治療を受けられる「皆保険制度」です。しかし、整形外科と柔道整復師・鍼灸師の治療内容には大きな違いがあります。
整形外科とは?
整形外科はレントゲン、MRIなどの画像診断により、骨折や筋・腱などが異常な形に変形している場合に外科手術を用いて正常な形に戻す診療科です。主な診療内容は以下の通りです。
- 画像診断(レントゲン・MRIなど)による骨や関節の異常の確認
- 外科的処置(手術)による形状回復
- りはびりによる機能回復
- 薬物療法(痛み止めや抗炎症薬)による症状の緩和
ただし、画像診断で異常が見つからない場合、ペインクリニックや心療内科の受診が適切なケースもあります。それでも改善が見られない場合、鍼灸治療が選択肢の一つとなります。
柔道整復師・鍼灸師とは?
柔道整復師や鍼灸師は「医業類似行為」と位置付けられて、主に健康維持や痛みの軽減を目的とした施術で、治療ではありません。
- 柔道整復師:捻挫・打撲・骨折などの急性期の軽度外傷に対応
- 鍼灸師:慢性的な腰痛や膝の痛みなどにアプローチ
近年の研究では、鍼灸や運動療法が慢性痛の改善に有効であることが報告されています。
ただし、柔道整復師や鍼灸師の教育制度にはバラつきがあり、科学的根拠に基づいた体系的な施術を学ぶ機会は限られています。そのため、施術の内容は施設によって異なることが多いのが現状です。
整形外科には「整形内科」がない
近年、内科と外科が分かれて専門的な治療を行う傾向が強まっています。例えば、
- 心臓外科 vs 循環器内科
- 消化器外科 vs 消化器内科
- 呼吸器外科 vs 呼吸器内科
しかし、整形外科には「整形内科」が存在しません。そのため、画像診断で異常がない場合、整形外科医は保存療法や物理療法が選択されます。
運動療法の重要性
そこで重要なのが「運動療法」です。近年の研究では、運動療法が慢性痛の改善に有効であることが報告されています。当院では、痛みの原因を考えながら、運動療法を積極的に取り入れ、来院者一人ひとりの生活に即した施術を提供しています。
当院の取り組み
当院では、実際の臨床例を日本体力医学会・全日本鍼灸学会・日本自律神経学会で報告し、科学的根拠に基づいた施術を提供しています。また、ホームページでも症例を紹介しておりますので、ご興味のある方はぜひご覧ください。
運動療法や鍼灸を取り入れることで、長年続く痛みから解放され、日常生活を快適に送ることができます。これまで治療を受けても改善が見られなかった方も、ぜひ一度当院へご相談ください。
最近、来院する初診の方から複数あったお話です。
整形外科を受診したものの、レントゲン画像に異常がなく、腫れもないため「原因がよくわかりません」と医師に言われ、どうすればよいのか分からず困っている患者さんが多くいらっしゃいます。
このようなケースでは、患者さんの満足度が低くなることが少なくありません。
その理由は、整形外科が主に骨や関節の形態的な異常を診断し、外科的な治療を行う専門分野だからです。つまり、レントゲンやMRIで明確な異常が確認できない場合、整形外科では外科的な処置が必要でないので、地域医療の無床クリニックでは適切な治療方針を立てにくいことがあります。痛みや違和感の原因が必ずしも骨や関節の異常によるものとは限らないからです。
筋肉や神経の問題、姿勢の影響、ストレスなどが関係している場合もあります。そのため、画像診断で異常が見つからない場合は、運動療法や鍼灸治療、ペインクリニックの受診など、他の選択肢を検討することが重要です。
患者さんが「治るのかどうか」と不安を感じるのは当然ですが、適切な治療法を選択することで症状の改善が期待できます。まず、痛みの原因を多角的に考え、整形外科以外の治療法も視野に入れることが大切です。
もしお困りの方がいらっしゃれば、ぜひ専門家に相談してみてください。
バスケットボール愛好家の足の痛みと治療法
患者情報
- 年齢:36歳男性
- スポーツ歴:学生時代からバスケットボールを継続
- 既往歴:足関節の捻挫を繰り返していた
- 症状:数か月前から足底に痛みが発症し、整形外科で足底筋膜炎と診断
- 追加症状:足首の踝の前に腫れが出て、プレーが困難に
診断と問題点
整形外科ではレントゲン検査を実施したものの、異常が見つからず「原因が不明」とされ、治療が行われなかった。
しかし、実際には足関節の不安定性が原因で、体重を支えることが難しくなり、浮腫(むくみ)が発生していたと考えられる。
この状態では、関節の動揺が続くことで不安定性が増し、痛みが悪化し、機能障害へと進行する。
それにもかかわらず、バスケットボールを続けたことで症状が悪化し、プレー続行が不可能になった。
治療の選択肢
- アイシングと固定(第一選択)
- 炎症を抑え、腫れを軽減する
- 足関節の安定性を確保する
- アンクルエクササイズ(クライオキネティック)(第二選択)
- 痛みのない範囲で足関節の不安定性を改善
- 筋力を強化し、機能回復を促進
治療の実践
日本代表学生バスケットボールチームのトレーナーとして、女子選手のコンディショニングを数多く経験してきた。
現在では、疼痛軽減を目的としたアンクルエクササイズを実施し、以下の治療を並行して行うことで回復を促している。
- 鍼灸:血流を改善し、筋肉の緊張を緩和
- 電療:神経の興奮を抑え、痛みを軽減
- 手技療法:関節の動きを調整し、機能回復をサポート
このような治療を組み合わせることで、足関節の安定性を取り戻し、スポーツ復帰を目指すことが可能です。
適切な治療を受けることで、痛みの軽減と機能改善が期待できます。
もし同じような症状でお悩みの方がいれば、ぜひ専門家に相談してみてください。
健康な足で、再びコートに立てるようサポートします!✨
寝違えによる首・肩の痛みとその改善方法
患者情報
- 年齢:13歳男性
- 症状:
- 起床時に首を下げる際の痛み
- 服の着脱時に右肩から腕にかけての痛み
整形外科での診断
- レントゲン検査では異常なし
- 湿布を処方されるも、症状の改善なし
症状の経過
- 1週間、10日経過しても痛みが続き、当院を受診
- 筋緊張による関節の可動域制限が発生
- 痛みを避けるための姿勢変化が、さらに筋緊張と疼痛を悪化させる
当院での治療と改善
- 振動刺激と皮膚刺激による疼痛軽減
- **クライオストレッチ(冷却+ストレッチ)**を実施
- 関節の可動域が正常に回復
このように、医療機関で改善しなかった症状が、当院の初回施術で正常に戻るケースは珍しくありません。
適切な治療を行うことで、痛みの軽減と機能回復が期待できます。もし同じような症状でお悩みの方がいれば、ぜひ専門家に相談してみてください。
健康な身体を取り戻し、快適な日常を過ごしましょう!✨
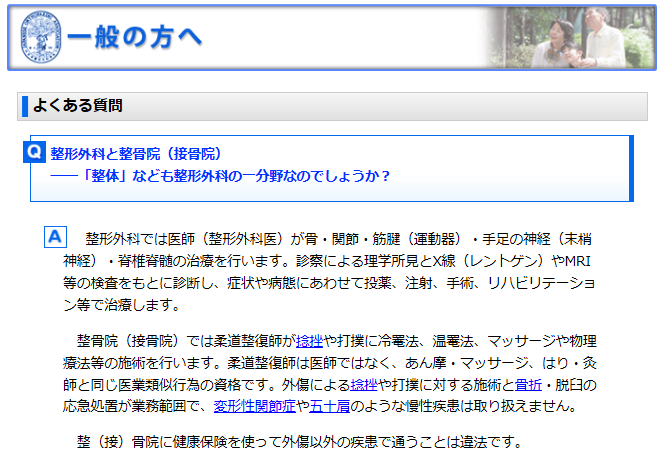
日本整形外科学会HPより
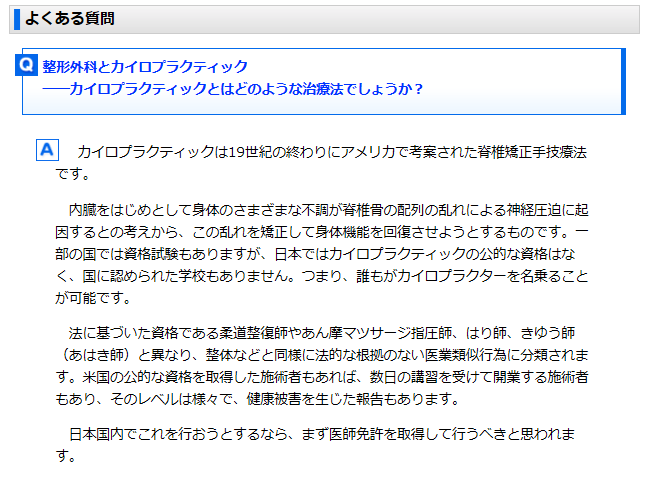
日本整形外科学会HPより
登録医・認定医・専門医・指導医・難病指定医
医師と柔道整復師・鍼灸師の教育制度の違い
医師の専門資格取得の流れ
医師は国家試験に合格した後、前期研修医(ジュニア・レジデント)として2年間の研修を行い、その間に自分の専門分野を選択します。
その後、学会や協会に登録し、以下のステップを経て専門性を高めていきます。
- 認定医(国家試験合格後、学会に所属し2年以上の研修を経て取得)
- 専門医(後期研修医を終え、5~6年以上の経験を積み、学会の試験に合格)
- 指導医(専門医として10~12年以上の研鑽を積み、後進を指導できる資格)
このように、医師は段階的に知識と技術を向上させる体系的な仕組みの中で研修を受け、国民からの信頼を得ています。
また、厚生労働省が認めた学会に所属し、難病指定された病気に関しては「難病指定医」として別枠の資格を取得することも可能です。
柔道整復師・鍼灸師の課題
一方で、柔道整復師や鍼灸師には医師のような体系的な資格制度が存在しません。
専門学校を卒業した後、論文投稿や研究発表を行う機会が限られているため、科学的根拠に基づいた教育システムの構築が求められています。
もしこのまま教育制度の整備が進まなければ、柔道整復師や鍼灸師の施術がサウナマッサージや整体、カイロプラクティックと同等のレベルと見なされ、医療としての認識が薄れてしまう可能性があります。
今後の展望
柔道整復師や鍼灸師の施術を医療として確立するためには、専門的な教育制度の充実が不可欠です。
論文投稿や研究発表の機会を増やし、科学的根拠に基づいた施術を提供できる環境を整えることで、より信頼性の高い医療として認識されるようになるでしょう。
このような取り組みが進めば、柔道整復師や鍼灸師の施術がより多くの人に受け入れられ、医療の一環として確立されることが期待されます。
今後の制度改革に注目しながら、より質の高い施術を提供できる環境を目指していくことが重要です。✨
サイドメニュー
- 初めての方へ
- 最新の症例



